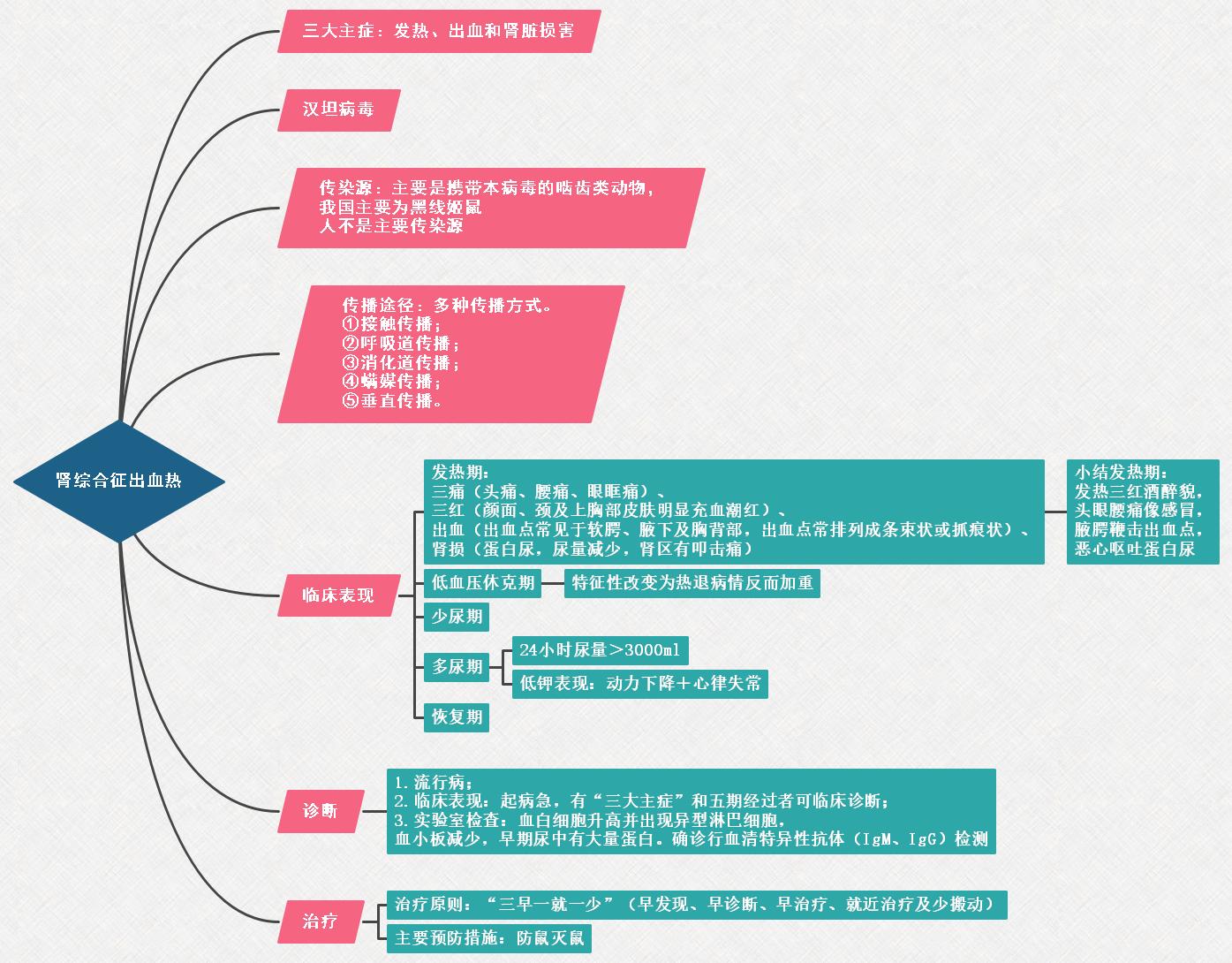
肾病综合征是指各种原因引起的肾小球基底膜通透性增高的一种综合征,主要症状为低蛋白血症等。绝大多数肾病综合征患者是由原发性肾小球疾病引起的,少数肾病综合征患者是由继发性肾小球疾病引起的。肾病综合征的病理改变十分复杂,临床治疗难度较大。因此,掌握肾病综合征的临床表现和病理生理对临床诊断和治疗具有重要意义。
1.大量蛋白尿
大量蛋白尿是指每日尿液中蛋白质排出量超过3.5g/1.73m2,儿童超过50mg/kg。这是肾病综合征的主要诊断依据,也是肾病综合征临床和病理生理表现的依据。首先,大量蛋白尿的产生主要是由于肾小球滤过膜通透性异常所致。正常的肾小球滤过膜对血浆蛋白有选择性过滤作用,可以阻止大多数血浆蛋白通过肾小球滤过,只有小部分血浆蛋白进入肾小球滤液。肾小球病变造成选择性滤过屏障受损,导致大、中分子蛋白质大量漏出。例如在膜性肾病中,机械屏障受损,导致大分子蛋白质(一般大于150kD)的漏出。 其次,肾小球疾病时,肾小球基底膜结构和功能异常,酸性分泌成分明显减少,导致肾小球阴离子电荷屏障受损,使阴离子带电白蛋白的滤过增多,从而导致蛋白尿。如微小病变时,电荷屏障受损,导致小分子量白蛋白的漏出。血管紧张素Ⅱ主要作用于入球小动脉,引起肾小球内压力增高,进而导致蛋白漏出。使用血管紧张素转换酶抑制剂或血管紧张素Ⅱ受体拮抗剂,扩张入球小动脉,降低肾小球内压力,可减少尿蛋白的产生[1,2]。
高水平的蛋白尿会导致患者出现明显的负氮平衡,但肌肉损失的程度被水肿掩盖,直到水肿消退后才能完全显现出来。增加蛋白质摄入量并不能改善白蛋白代谢,因为增加摄入量会增加肾小球压力,并通过影响血流动力学增加尿蛋白损失。低蛋白饮食会减少蛋白尿,但也会降低白蛋白合成的速度,从长远来看,这可能会增加负氨平衡的风险。
2. 血浆蛋白浓度的变化
01
低蛋白血症
低蛋白血症是肾病综合征的特征之一,即血浆白蛋白低于30g/L。低蛋白血症主要是由于尿液丢失引起的。此外,低蛋白血症还受以下因素的影响:
①肝脏白蛋白合成代偿性增多,但这种代偿机制似乎被肾病综合征削弱。低蛋白血症时,白蛋白分解率绝对值正常甚至降低,肝脏白蛋白合成增多。如果饮食能补充足够的蛋白质,肝脏每日白蛋白合成可达20g以上。部分肌肉发达、蛋白质摄入量高的肾病综合征患者,可不发生低蛋白血症;但部分仅有中度蛋白尿的肾病综合征患者,也可发生低蛋白血症。这些患者往往肝脏合成功能差,常伴有低胆固醇血症;也可能由于血管壁对白蛋白的通透性增加,使白蛋白漏入间质,血浆中白蛋白减少。指甲上的白线(Markel线)是低白蛋白血症的典型临床特征。
②肾小管分解白蛋白的能力增强。肾病综合征时,肾小管对白蛋白的摄取和分解作用明显增强,肾脏白蛋白代谢可达16%~30%,而正常人仅为10%左右。
③严重水肿导致胃肠吸收能力下降。
④胃肠道白蛋白丢失增多,可能与病情严重程度有关[3]。
肾病综合征患者常有负氮平衡,年龄、病程可影响白蛋白水平。低蛋白血症时,与药物结合的白蛋白减少,导致游离药物浓度升高,此时常规剂量的药物也会产生不良副作用。低蛋白血症和异常蛋白血症使红细胞沉降率(ESR)明显增高,因此ESR不再作为肾病患者急性期反应的指标。
02
其他蛋白质浓度的变化
肾病综合征时,除血浆白蛋白有变化外,还有其他蛋白质浓度的变化,有的升高,有的降低,主要取决于合成与分解的平衡。如血清蛋白电泳,α2、β球蛋白升高,而α1球蛋白正常或降低;IgG降低,而IgA、IgE升高。蛋白质浓度的变化导致肾病综合征患者出现其他临床症状,如B因子的缺失,使肾病综合征患者易患感染;纤维蛋白原、凝血因子Ⅴ、Ⅶ升高,抗凝因子降低,增加了血栓形成的可能性。
3. 水钠潴留
水肿是肾病综合征的主要临床表现,当间质液增加5kg以上时,临床上就会出现可察觉的水肿,其发病机制目前尚不明确。一百多年前,学者们就肾病综合征水肿的发生提出了“低充盈假说”:尿液中蛋白质大量丢失导致血浆白蛋白减少,使血浆胶体渗透压降低,根据Starling定律,使从血管向细胞外空间渗透的水量增加。由此导致的循环血容量减少(容量不足)对肾素-血管紧张素系统(RAS)产生继发性刺激,导致醛固酮诱发远端小管钠潴留。这种对血容量减少的补偿作用加重了水肿,因为较低的胶体渗透压改变了静水压下跨毛细血管壁压力的平衡,迫使更多的液体进入细胞间隙而不是储存在血管中。 根据该理论,治疗肾病综合征水肿的方法很明确:扩大有效循环血容量,提高血管内胶体渗透压,如输注白蛋白。临床上有大量证据支持该理论,如部分肾病综合征患者,尤其是微小病变(MCD)患儿,出现血浆容量减少、血压降低、心输出量减少,可通过输注白蛋白扩容来纠正。
但“低充盈学说”并不能很好地解释所有肾病综合征患者的临床表现。①根据“低充盈学说”,临床上肾病综合征患者会出现血压低、脉压低、脉搏无力等低血容量症状。但临床上低血容量仅见于7%~38%的患者,成年肾病综合征患者血容量多正常甚至增多。这些肾病综合征患者,肾脏钠水排泄障碍可能是其水肿的主要原因,低蛋白血症只是加重原因。②单用白蛋白并不能增加患者的尿量,相反,单用利尿剂可以使患者利尿。③螺内酯或ACEI等药物可以抑制肾素-醛固酮轴的活性,但使用这些药物并不能增加钠的排泄。 ④很多肾病综合征患者病情好转时,首发表现为尿量增多,此时血浆白蛋白并不增高。⑤血浆白蛋白降低的患者很多并没有水肿的症状。不少学者认为“低充盈学说”不能完全解释肾病综合征水肿的原因[4,5]。
因此,针对肾病综合征水肿发生机制,提出了“高充盈学说”。有学者已证实肾病综合征时肾集合管与水钠潴留密切相关,并发现集合管上皮细胞的钠离子通道(ENaC)是钠离子重吸收的关键通路。在很多肾病综合征动物模型中发现ENaC表达明显增多,这些集合管段的Na+-K+-ATPase活性也明显增高,而一些蛋白酶(如纤溶酶)可以调控和激活这些钠离子通道。因此,“高充盈学说”认为,肾病综合征患者的水肿是由于尿蛋白增多,尿液中各种蛋白酶增多,导致集合管系统ENaC被激活,造成水钠重吸收增多,从而导致水钠潴留[6]。
但“高充盈理论”仍不能完全解释所有肾病综合征患者的临床表现,例如部分肾病综合征患者,尤其是儿童患者,容易出现低血容量症状:低血压、心跳加速、四肢冰冷、血液浓缩等。同时,如果肾病综合征患者的水肿都能用“高充盈理论”来解释,那么单用阿米洛利(ENaC竞争性抑制剂)应该可以利尿消肿。但临床上很少单独使用阿米洛利治疗肾病综合征患者的水肿,而是经常与袢利尿剂联合使用,起到利尿的作用。
综上所述,目前尚无一种理论可以完全解释肾病综合征患者水钠潴留的机制。最早提出“高充盈理论”的Meltzer在其文章中也提到,一部分患者的水肿可以用“低充盈理论”解释,另一部分可以用“高充盈理论”解释。在临床实践中,确认水钠潴留的原因非常重要,因为这与患者的用药、治疗效果息息相关。如果仅依据一种理论来治疗水肿,而不根据患者的实际情况,对患者来说非常危险。
4.高脂血症
大量蛋白尿患者常见高脂血症,因此高脂血症被认为是肾病综合征的主要特征。肾病综合征患者几乎所有脂蛋白成分均升高,血浆总胆固醇和低密度脂蛋白胆固醇明显升高;甘油三酯和极低密度脂蛋白胆固醇升高。高密度脂蛋白胆固醇可升高、正常或降低,高密度脂蛋白3(HDL3)有成熟障碍。载脂蛋白亦异常,ApoB明显升高,ApoC和ApoE轻度升高。虽然血清甘油三酯水平不一,但血清胆固醇浓度通常在500mg/dl以上。 目前一般认为,肾病综合征患者由于处于高凝状态及高脂血症,罹患冠心病的危险性增加,因冠心病死亡的危险性增加5倍,微小病变患者除外,这可能是因为微小病变患者并不出现长期的高脂血症[1,7]。
肾病综合征患者血脂异常的可能机制包括肝脏低密度脂蛋白(LDL)和极低密度脂蛋白(VLDL)合成增加,外周脂蛋白脂肪酶缺陷导致VLDL增多,高密度脂蛋白(HDL)随尿液丢失等。降脂治疗可延缓各种机制引起的肾脏疾病进展,但支持使用他汀类药物延缓CKD进展的临床证据尚不明确,仍需进行足够的前瞻性临床研究。
参考
(上下滑动查看)
[1] Rodriguez-Ballestas E, Reid-Adam J. 肾病综合征。儿科评论。2022;43(2):87-99。
[2] Tumlin JA, Campbell KN。肾病综合征中的蛋白尿:优化治疗中的机制和临床考虑。Am J Nephrol。2018;47 增刊 1:1-2。
[3] Politano SA, Colbert GB, Hamiduzzaman N. 肾病综合征。Prim Care。2020;47(4):597-613。
[4] Siddall EC, Radhakrishnan J. 肾病综合征水肿形成的病理生理学。Kidney Int. 2020;82(6):635-642。
[5] Cadnapaphornchai MA, Tkachenko O, Shchekochikhin D, Schrier RW。肾病综合征:水肿形成和继发并发症的发病机制和治疗。儿科肾脏病。2020;29(7):1159-1167。
[6] Camici M.肾病水肿的分子发病机制:研究进展.生物医学药物治疗学.2005;59(5):215-223。
[7] Wang CS, Greenbaum LA。肾病综合征。北美儿科临床。2019;66(1):73-85。
上一则评论

 微信扫一扫打赏
微信扫一扫打赏
 支付宝扫一扫打赏
支付宝扫一扫打赏



用户评论
终于看到了讲解这么详细的肾病综合征的文章!以前总觉得肾病是老年才有的,现在才知道年轻人也要注意。我朋友最近就出现了尿蛋白的情况,这篇文章太及时了,分享给朋友看看!
有12位网友表示赞同!
这篇博文写的太好了,简直就是一本肾病小百科!把临床表现和病理生理都解释的这么透彻,比之前看的那些教科书还要好理解。收藏了收藏了,以后遇到肾病问题再翻出来看。
有15位网友表示赞同!
我妈以前经常腰疼,后来发现患上了肾病综合征,当时听医生说就感觉很复杂,现在看到这篇文章我才终于明白是怎么回事儿!真的太感谢作者了!
有12位网友表示赞同!
哎,我觉得文章有点过于专业了,可能不是所有的读者都能看懂吧。虽然讲解很详细,但能不能稍微用通俗易懂的语言解释一下?
有20位网友表示赞同!
我最近一直觉得困乏、食欲不振,晚上总是起夜,还感觉身上浮肿,看了这篇文章才知道可能是肾功能不全啊!看来得去看医生检查了。
有17位网友表示赞同!
说的这么专业其实挺让人望而却步的,肾病这个词听起来就可怕。希望以后能写一些更容易理解的文章,帮助普通人更好地了解自己的健康状况。
有12位网友表示赞同!
关于肾病综合征,我之前只是粗略地知道一点儿,没想到还有这么多细节和复杂的地方。看完这篇文章,感觉对肾病有了更深入的了解!
有9位网友表示赞同!
真的太实用了!这篇文章总结了临床肾脏病的基本情况,非常适合初学者入门学习。收藏以后有机会再仔细研读一遍。
有16位网友表示赞同!
文章里提到的很多专业术语我都不太懂,希望作者能加上一些解释或者举例说明,让普通读者更容易理解。
有5位网友表示赞同!
感谢作者把这么多重要的信息都总结在一起!我希望这篇文章能够帮助更多人了解肾病综合征,重视自己的健康。
有8位网友表示赞同!
我一直想了解更多关于肾病的信息,这篇博文正好满足了我需求!文章讲解非常清晰,让我对肾病的病因、症状和治疗有了更清晰的认识。
有17位网友表示赞同!
我之前听朋友说肾有毒,不能吃很多海鲜啊,看这篇文章才知道原来真的是有依据的!肾脏在人体内很重要,需要好好保护。
有5位网友表示赞同!
虽然文章解释得很好,但还是希望作者能加入一些案例或图示,让内容更生动易懂。
有5位网友表示赞同!
我身边就有一个得了肾病的人,看到这篇文章我感到很震惊,原来肾病会引发这么多严重的问题!
有15位网友表示赞同!
这篇文章太专业了,我感觉自己看不懂,希望作者能够用一些通俗易懂的语言来讲解。
有7位网友表示赞同!
我的爷爷以前就患有肾病综合征,看了这篇文章才恍然大悟原來他当时所出现的症状和病情都跟这篇内容描述的很相似。
有11位网友表示赞同!
真是受益匪浅!希望所有的人都能阅读这篇文章,重视自己的肾脏健康,早发现早治疗!
有10位网友表示赞同!
感觉文章太沉重了,想看点其他轻松的博文!
有17位网友表示赞同!